Prosedyre Kvinneklinikken SUS ©
Endringer er understreket
Histologiske diagnoser
∙ N87.0 CIN 1
∙ N87.1 CIN 2
∙ D06.0 CIN 3 i endocervix (inkl. AIS)
∙ D06.1 CIN 3 på ectocervix
∙ D06.9 CIN 3 uspesifisert del av livmorhals
Cytologiske klassifikasjonssystem
|
Bethesda 2003 |
|
|
(Normal) |
Normal morfologi |
|
ASC-US* |
Atypisk plateepitel av usikker betydning |
|
ASC-H* |
Atypisk plateepitel der høygradige celleforandringer i plateepitelet ikke kan utelukkes |
|
AGUS* |
Atypisk sylinderepitel av usikker betydning |
|
LSIL * |
Lavgradige intraepiteliale forandringer i plateepitel |
|
HSIL* |
Høygradige intraepiteliale forandringer i plateepitel |
|
AIS/ACIS* |
Høygradige intraepiteliale forandringer i sylinderepitel/ Adenocarsinom in situ
|
|
Cancer |
Invasivt karsinom |
Diagnostikk
Symptomer: ingen
Gynekologisk undersøkelse: som oftest normal
Cytologisk prøve: unormal. Ved cervixcytologisk prøvetaking er sensitiviteten for CIN2+ lav (70-75 %) og spesifisiteten høy (98-99%) Unngå eksplorasjonskrem, blod og slim i prøven
Oppfølgingen av unormal cytologisk prøve fra cervix avhenger av prøveresultat og prøvehistorikk.
Dokumentet er ikke gyldig (Ikke tilgjengelig)
OPPFØLGINGER
Av cervix-screeningprøver* i tabellform:
|
Cytologisk diagnose/ refleks HPV-test
|
Klassifisering |
Oppfølging |
|
Normal/Benign |
Normal |
Ny cytologi om 3 år |
|
ASC-US/HPV-neg ASC-US/HPV-pos |
Usikker Usikker |
Ny cytologi om 3 år Cyt + HPV-test om 6-12 mnd |
|
LSIL/HPV-neg LSIL/HPV-pos |
Lavgradig Lavgradig |
Ny cytologi om 3 år Cyt + HPV-test om 6-12 mnd |
|
ASC-H |
Mistanke om høygradig |
Kolposkopi, biopsi og ev. cervical abrasio |
|
HSIL |
Høygradig |
Kolposkopi, biopsi og ev. cervical abrasio |
|
Plateepitelcarcinom |
Cancer |
Kolposkopi, biopsi og cervical abrasi, ev. diagnostisk konisering |
|
AGUS |
Usikker om høygradig |
Kolposkopi, biopsi og cervical abrasio + ev. pipelle |
|
AIS/ACIS |
Høygradig |
Kolposkopi, biopsi og cervical abrasio |
|
Adenocarcinom |
Cancer |
Kolposkopi, biopsi og cervical abrasio, ev. diagnostisk konisering |
*Anbefalingen gjelder ikke for oppfølging av prøveresultat etter tidligere celleforandringer/mistanke om celleforandringer.
Av cervix-screeningprøver i flytskjema
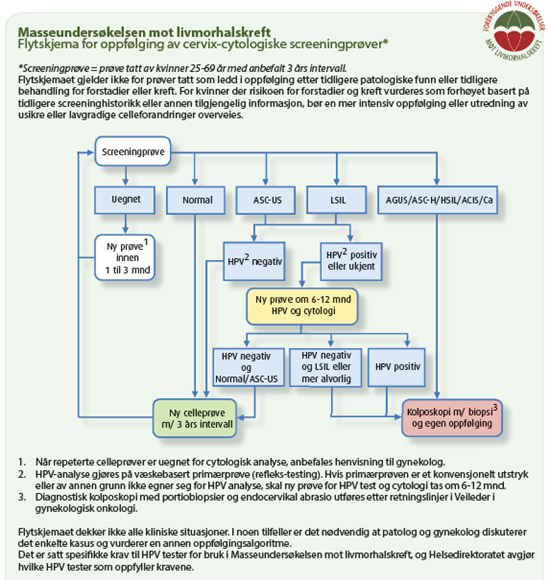
OBS! En mangel ved dagens screeningprogram er at screening- og sykehistorie kan være ukjent både for prøvetaker og patolog. I noen tilfeller er det indikasjon for individuell vurdering og avvik fra gjeldende anbefalinger.
Oppfølging etter portiobiopsier og cervical abrasio (tatt som ledd i utredning av unormale celleprøver) avhenger av prøveresultat og prøvehistorikk.
∙ Normal histologi:
Generelt: Vurder om prøvetakingen var representativ, grunnlaget for prøvetakingen og sannsynligheten for at usikre/påviste celleforandringer har gått i spontan remisjon. Ha lav terskel for å innkalle til ny prøvetaking.
Etter høygradig dysplasi i cytologisk prøve anbefales ny cytologi + HPV-test innen 6 mnd.
Post partum etter høygradig dysplasi i graviditet anbefales ny cytologi + HPV-test innen 6 mnd.
∙ CIN 1: Cytologi + HPV-test om 6 mnd.
∙ CIN2+: Behandling (som hovedregel), viser til eget punkt.
Oppfølging etter behandling for premaligne lidelser i cervix, se eget punkt.
Indikasjon for HPV-testing:
∙ Primærscreening: Innført som prøveordning bla i Rogaland
∙ Reflekstesting: i screeningprogrammet
∙ Oppfølging etter behandling (konisering). Se veiledende algoritme
∙ HPV test på klinisk indikasjon:
∙ Ved CIN 1 i biopsi tatt som ledd i utredning/oppfølging av unormal cytologi
∙ Ved normal biopsi etter høygradig dysplasi i cytologisk prøve
∙ Ved normal biopsi post partum etter høygradig dysplasi i graviditet
Kolposkopi
Utføres systematisk:
∙ Pensling med saltvann og grønt lys for å vurdere patologiske blodkar. Deretter pensling med 3-5 % eddikksyre og hvitt lys. Eventuelt pensling med Lugol’s væske (OBS: Cave jod)
∙ Identifisere og visualisere cervix
∙ Identifisere overgangen mellom plate-og sylinderepitel
∙ Identifisere transformasjonssonen
∙ Identifisere unormale områder
∙ Identifisere mest unormale områder for prøvetaking
∙ Ta prøver
Portiobiopsi
∙ Portiobiopsier ved kolposkopifunn: Ved uventet negativ biopsi etter positivt kolposkopifunn, vurder regranskning av biopsi eller ny biopsi.
∙ Portiobiopsier uten kolposkopifunn: En biopsi fra hver kvadrant ved overgang sylinder-plateepitel.
Cervikal abrasio
∙ Kan utelates ved avgrenset kolposkopisk lesjon og fullt synlig overgang mellom plate- og sylinderepitel.
∙ Skal alltid tas ved AIS og AGUS (lesjonene er ofte multifokale endocervicalt).
∙ Skal alltid utføres hos tidligere koniserte.
Utredning ved vedvarende diskrepans mellom cytologi, kolposkopi og histologi
∙ Diagnostisk konisering bør vurderes.
∙ Gjør eventuelt utvidet kolposkopi av hele vagina (etter pensling med LugolŽs væske).
∙ Be om revurdering av samlet prøvemateriale for cytologi, histologi og ev. HPV-testresultat.
Gravide
∙ Ved blødning er cervixpatologi en differensialdiagnose.
∙ Risikoen for at CIN3 i løpet av svangerskapet progredierer til cervixcancer er rapportert å være 0.3 %
∙ Vanlig screeningintervall følges
∙ ASC-US/LSIL følges som hos ikke-gravide
∙ Ved ASC-US/LSIL og positiv HPV-test - avvent videre utredning til svangerskapet er avsluttet. Første postpartum konsultasjon anbefales 12-16 uker etter fødsel med kolposkopi, ny cytologi og HPV-test på klinisk indikasjon samt eventuell biopsi hvis indisert. Resultatet av disse prøvene avgjør videre forløp. OBS! Det er ikke nok med en normal celleprøve etter fødsel for tilbakeføring til screening.
∙ Ved påvist ASC-H/HSIL/AGUS/AIS, eller histologisk verifisert CIN2+ (bortsett fra cancer) følges den gravide med kolposkopi/cytologi med ev. biopsi hver 12. uke . Første postpartumkonsultasjon anbefales 8-12 uker etter fødsel med kolposkopi.Vurder biopsi/konisering, alternativ ny utredning ( se algoritme)
∙ Etter fødsel er regresjon av CIN2+ sett i 34,2 %
Behandling
Generelt
∙ Lokale destruktive metoder (kryo, laservaporisering, diatermi) anbefales ikke som primærbehandling fordi en da ikke får histologi til vurdering av grad og utbredelse.
∙ CIN 1 behandles ikke, unntatt ved persistens i 12-24 måneder.
∙ CIN 2-3 hos unge (< 25 år) skal i regelen behandles, men kan observeres uten behandling hvis lesjonen er godt synlig, lokalisert, avgrensbar og ikke omfatter cervicalkanalen. Ved ekspektanse; kontroll hver 3-6 mnd. med kolposkopi og cytologi i maksimum 1-2 år.
Kvinner < 25 år har:
- Høy spontan regresjonsrate
- Lav insidens av invasiv cancer
- Er i fertil alder i flere år etter konisering
Konisering
∙ Indikasjon for konisering:
∙ CIN 2+ (hos ikke-gravide og kvinner>25 år; se ovenfor).
∙ Mistanke om mikroinvasjon (diagnostisk konisering)
∙ Uavklart histologisk diagnose, – diskrepans mellom cytologisk og histologisk diagnose (diagnostisk konisering)
∙ Relativ indikasjon: CIN 1 som persisterer mer enn 2 år og CIN 1 hos eldre.
∙ Metode:
∙ Slynge
∙ Prosedyre:
∙ Kolposkopi
∙ Lokalanestesi eventuelt narkose
∙ Konus størrelse:
∙ Lesjonen bør fjernes kolposkopiledet
∙ Behandling anpasses type transformasjonssone (TZ).
TZ bør tilstrebes fjernet i sin helhet, inkludert overgangen mellom sylinder og plateepitel
∙ hos unge med fremtidig barneønske bør minst mulig vev fjernes (konus dybde viktigere å begrense enn konus utbredelse
∙ Generell vaporisere/elektrokoagulere av reseksjonskantene frarådes
∙ Ved endocervical lesjon (AIS)og bekymring for om øvre reseksjonsrand er fri kan det tas avsluttende prøve fra endocervix med curette for vurdering av inngrepets radikalitet
Hysterektomi
∙ Vurderes ved persisterende eller residiverende CIN 2+ etter tidligere konisering/re-konisering eller ved tilleggsindikasjon.
∙ Vaginal hysterektomi er egnet fordi en både kan kolposkopere, bruke jod og ekstirpere forandringene med god margin.
∙ Mer liberal holdning til hysterektomi ved AIS fordi fri rand kan være vanskelig å oppnå og cytologibasert kontroll av sylinderepitel er mer usikker (44).
∙ Ved ikke fri rand etter hysterektomi og CIN2+ skal suspekte lesjoner biopseres før ev laserbehandling eller reseksjon av vaginaltoppen anbefales.
OBS! Utredning og behandling av premaligne lidelser i cervix skal meldes KREMT
Komplikasjoner (etter konisering)
∙ Per- eller postoperativ blødning
Behandles med: Tampong/kompresjon, Cyklokapron (lokalt/systemisk), sutur
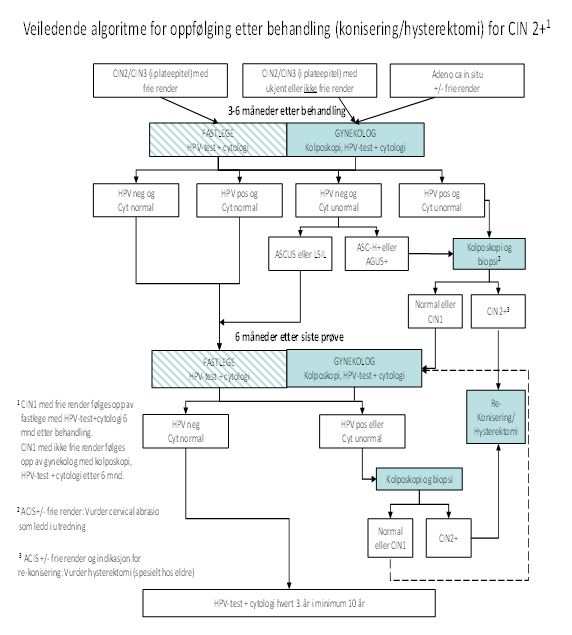
|
|
|
|
|
|
|
|
|
|
|
|