Prosedyrer Kvinneklinikken SUS ©
Endring er understreket
Definisjon:
Mistanke om eller sikkert etablerte rier ved svangerskapslengde > 23/0 og < 34/0 uker.
Undersøkelse:
∙ Vaginal UL (Cervix lengde)
∙ Transabdominal Ultralyd US (føtometri, fostervann)
Innleggelse:
Ved indikasjon for innleggelse tas følgende dyrkningsprøver:
Prøvene bestilles i DIPS. (Det vil komme tre lab etiketter)
Hak av for "dyrkning intrauterin infeksjon" under "tilgangsstyrte pakker"
- Dyrkning på Gr.B streptokokker fra vagina og rektum. Under "materiale" hakes av for "vaginal-/rektalpensel" Samme pensel benyttes ( først i vagina så rektum)
- Dyrkning urin
- Dyrkning vaginalsekret (egen pensel)
I 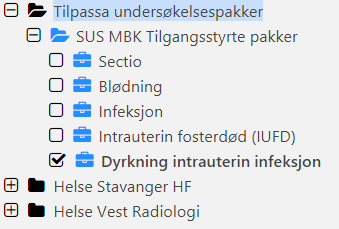

Sengeleie har ikke dokumentert effekt til å forebygge prematur fødsel.
CTG: Tas på indikasjon, ikke rutinemessig. Unngå unødvendig irritasjon av uterus. NB: CTG overvåking ved pågående Mg-infusjon (se under)
Truende situasjon:
Cervix (lukket del) <15 mm (uten symptomer)
Symptomer og cervix (lukket del)<25 mm
Tidligere historie på preterm fødsel og cervix <25 mm
Flerlingsvangerskap og cervix <25 mm
Tocolyse (Riehemmende behandling):
Generelt: Medikamentene skal i utgangspunktet ikke kombineres, men kombinasjon av Atosiban og Indometacid er ikke kontraindisert.
Kontraindikasjon:
OBS: Vannavgang og preterme rier (relativ kontraindikasjon): Vannavgang
Blødning (mer enn vanlig mens),abruptio placentae, placentasvikt.
Mistanke om amnionitt
Alvorlig maternell sykdom hvor medikamentene er kontraindisert.
Medikamenter:
Indometacid er første valg < 28 sv.sk.uke. Indometacid er kontraindisert >28 uker. Dosering: 100mg supp som startdose, deretter 50 mg x3 per os i max 48 timer.
Indometacid skal ikke kontinueres utover 48 timer pga risiko for prematur lukning av Ductus Arteriosus.
Oksytocinantagonist (atosiban = Tractocile®) er førstevalg fra uke 28-34. Andre valg < 28 uker. Kan gis i tillegg til Indometacid dersom behov.
- Trinn 1 / T 0 min. Initial bolus: Atosiban 7,5 mg/ml, 0,9 ml (hetteglass 0,9 ml) = 6,75 mg i.v. over minst ett minutt.
- Etterfølges umiddelbart av kontinuerlig infusjon.
Tilberedning: Trekk ut 10 ml av 100 ml Ringer, NaCl 0.9% eller Glucose 5 %, og erstatt med 2 x 5 ml Tractocile 7,5 mg/ml.
Konsentrasjon blir 0,75mg/ml. - Trinn 2 / T 1 min. Høydoseinfusjon i 3 timer. 24ml/time = 18mg/time
- Trinn 3 / T 3 timer. Lavdoseinfusjon. 8ml/time = 6mg/time
Ca-blokker (Adalat®)
Ved usikkerhet om pas. har preterme rier, kan en prøve Nifedipin (Adalat®) 20 mg x 2 per os (maks 60 mg).
Varighet av tocolyse:
Etter at man har oppnådd full Celeston-effekt (48 timer) skal tocolyse som hovedregel ikke kontinueres/startes opp igjen. Før sv.sk.uke 28 kan slik forlenget tocolyse vurderes/forsvares pga ekstrem prematuritet. Bruk da evt. Nifedipin (Adalat®) 20mg x 2 som over.
Dersom man gir en 3.dose Celestone (se under) er det fram til sv.sk.uke 34 indisert med ny tocolyse i inntil 24 timer for å få fornyet lungemodningseffekt. NB: Ved vannavgang gjelder egne regler, se Vannavgang (EQS 12599)
Steroider (føtal lungemodning):
Indikasjon
Ved truende preterm fødsel etter uke 22/5 og før uke 33/6 bør kvinnen få forbehandling med Betamethason.
Skal gis målrettet, ikke ”for sikkerhets skyld”, og bare hvis fødsel forventes etter >4 timer og før 5-7 dager.
Effekten av steroider er best når de er gitt innen 7 dg før fødsel – etter 14 dg er den svært beskjeden.
Hvis det er indikasjon for umiddelbar forløsning, skal denne aldri utsettes i påvente av "Celeston®-effekt".
Dosering: Betamethason (Celeston Chronodose®) 6mg/ml, 2 ml i.m.
Det er ikke vist effekt av å gi dose nr.2 før 24 timer, og dette er ikke indisert.
Dersom situasjonen etter 24 timer ikke lengre er truende, gis ikke dose nr. 2.
|
|
22/5 – 33/6 |
|
1. dose |
straks |
|
2. dose |
etter 24 h |
|
3. dose |
Vurderes dersom det er stor sannsynlighet for fødsel og > 1 uker siden forrige dose. |
Celestone behandling er aktuell til gravide i med aktuell svangerskapslengde (se over) og en av følgende:
1) Vannavgang
2) indikasjon for tokolyse
3) forløsningstrengende preekl/vekstretardasjon (=antatt fødsel før 5-7 dager).
Har pasienten Insulinkrevende diabetes, skal hun ha Glucose/Insulindrypp (se EQS 12615) når steroider gis (pga. diabetogen bivirkning!).
NB: se «Konsentrert blanding».
Informere Barnelege
Ved innleggelse av gravid kvinne med truende prematur fødsel skal nyfødtoverlege (Imatis-rolle "HST Barnelege Nyfødt Bakvakt") få beskjed, og vil da komme og informere kvinnen og dokumentere dette i journal. Jordmor dokumenterer med NB notat i NATUS at barnelegene er informert.
Barnelege skal være tilstede ved prematur fødsel før sv.sk.uke 34.
CMV-serologi tas av mor etter prematur fødsel før sv.sk. uke 30. Prøve tas på vanlig runde, ikke ø.hjelp. Barnelegene ønsker å vite mors CMV-status mtp oppfølgning av barnet.
Magnesiumsulfat (Mg-sulfat) for føtal nevroproteksjon
Administrasjon av Mg-sulfat til kvinner med truende prematur fødsel kan redusere risiko for cerbral parese hos barnet.
Indikasjon:
1) Alle gravide (enling eller flerling) med gestasjonsalder 24+0 tom 31+6. Individuell vurdering mellom 23+0 og 23+6.
og
2) Foventet fødsel innen 2-24 timer.
Kontraindikasjoner/forsiktighet:
1) Maternelle: Allergi mot innholdsstoffene, alvorlig lungesykdom, redusert nyrefunksjon med Kreatinin>100 eller oliguri, myastenia gravis, AV-blokk, iskemisk hjertesykdom eller hypotensjon. OBS ved samtidig bruk av Ca-blokker (Adalat/Nifedipin), kan gi hypotensjon og evt. nevromuskulær blokkade.
2) Føtale: Hjertemisdannelser, AV-blokk, evt. andre misdannelser - vurder magnesiuminfusjon i samråd med barnelege.
Administrering
1) Behandlingen kan gis på fødestuen.
2) Anestesilege informeres.
3) Kvinnen skal ha 2 venfloner samt urinkateter med registrering av timediurese så lenge Mg infusjonen pågår.
3) Antidot ( Kalsiumglukonat) skal finnes på stuen (Se rutine EQS 28326)
4) Infusjon med Mg-sulfat har gradvis økende effekt, og full effekt 4 timer etter bolusdose er gitt.
5) Start infusjonen når kvinnen er i aktiv fødsel
6) Seponer når kvinnen har født.
7) Ved planlagt sectio, start infusjon 4-6 timer før planlagt inngrep. Seponer etter forløsning.
8) Behandlingstiden skal ikke overstige 24 timer.
9) Ved bivirkninger, stop dryppet (se under)
10) Det foreligger ikke data på gjentatt behandling. Evt. gjentatt behandling kun etter vurdering av erfaren obstetriker.
Dosering
Samme dosering som ved truende eklampsi:
Bolusdose og deretter vedlikeholdsdrypp, (se rutine EQS 28326)
Overvåking av mor og foster ved behandling med Mg-sulfat
1) De første 2 timer kontrolleres respirasjonsfrekvens og BT hyppig (ca hvert 10-15 min) og patellar-refleks ca hver 30 min. Senere kontrolleres resp med inntil 60 min. intervaller og BT/patellar-refleks hver 4.time om ikke andre forhold tilsier hyppigere overvåking. Overvåk timediurese (se sjekkliste under).
2) Serumnivå av Mg måles ikke rutinemessig, men kan kontrolleres v/behov.Terapeutisk nivå: 2-4 mmol/l
3) Rescusitering og ventilasjonsstøtte bør være umiddelbart tilgjenelig.
4) Ved tegn på overdosering (se under) vurderes antidot: Se rutine EQS 28326
5) Foster: Kontinuerlig CTG dersom tekninsk mulig, avhengig av svangerskapsvarighet.
6) Barnet etter fødsel: Mg-sulfat kan forårsake hypotoni eller apnoe hos den nyfødte. Informer barnelege.
Spesiell oppmerksomhet rettes mot følgende forgiftningssymptomer:
|
1. Opphevet patellarrefleks |
Hvis patellarefleksen forsvinner, avbrytes magnesiuminfusjon. Når patellarrefleksen kommer tilbake, begynnes infusjonen igjen med redusert dose forutsatt at respirasjonen er normal. |
|
2. Respirasjonshemming |
Hvis respirasjonsfrekvens < 12/min, avbrytes infusjonen. Gi O2 på maske. Hold frie luft-veier. Ved uttalt respirasjonsdepresjon gis antidot (se under). Ved respirasjonsstans: intuber og ventiler umiddelbart. Gi antidot. |
|
3. Nedsatt urinproduksjon |
Hvis urinproduksjonen er < 25 ml/time, men andre symptomer på Magnesium intoksikasjon ikke foreligger, reduseres infusjonshastighet |
Overvåkingsskjema ved Magnesiumsulfat for føtal nevroproteksjon, EQS 42031
Referanser:
1) NGF veileder i Obstetrikk