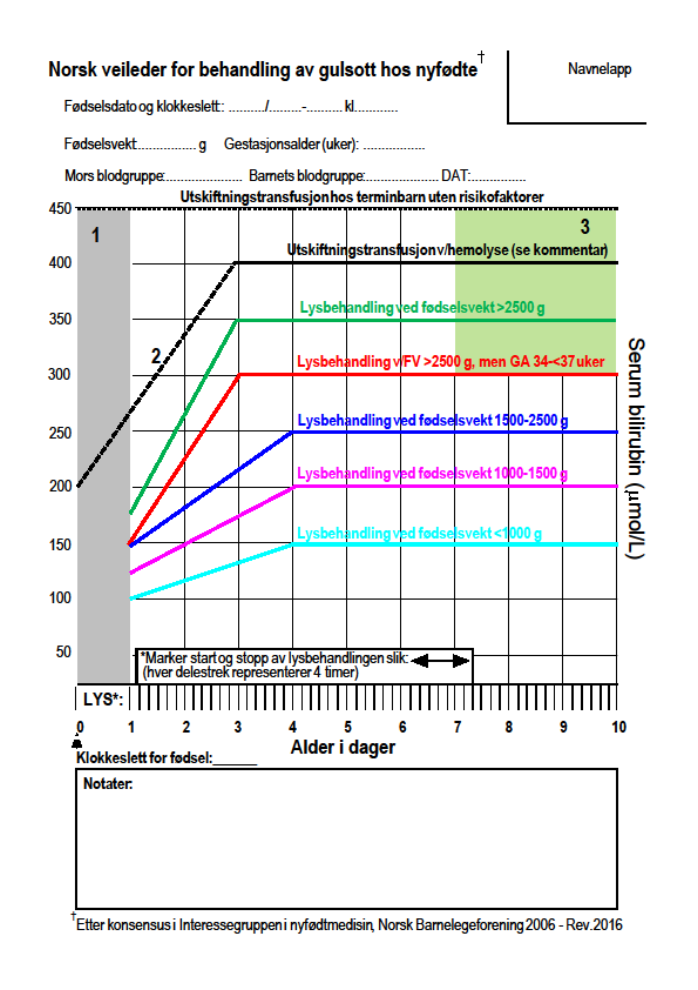
Prøvetaking Screening for gulsott kan utføres ved transcutan fotometri (TcB) eller i blodprøve (totalbilirubin, TSB). TcB på pannen eller sternum er likeverdige og tilfredstillende nøyaktige ved lav TSB. 1)Ved alder ≤ 48 timer kan TcB brukes som screening så fremt målingen (eller TSB) gjentas, senest etter 24 timer. Behandling skal vanligvis ikke startes på grunnlag av TcB alene (se unntak nedenfor). 2) Ved alder > 48 timer og hvis TcB + 80 μmol /L tilsier behandling, må TSB måles før behandlingsstart. TcB ≥ 250 μmol /L må alltid kontrolleres med TSB. Alle barn med mørk hudfarge screenes med TcB eller TSB ved 1 døgns alder og evt. før utskrivning. AB0 og Rhesus utføres hos mor og barn, og DAT på barnet hos alle som blir synlig ikteriske i første levedøgn, og hos alle som behandles for gulsott. NB! Ved ekstrem gulsott og nevrologiske tegn på encefalopati skal behandling startes uten å vente på TSB-svaret (se «Akuttbehandling»).
1 (grå sone): █ Synlig gulsott i første levedøgn er alltid patologisk og skal kontrolleres med TSB med tanke på behandling. Undersøk for hemolyse.
2 (sort linje): — Forslag til indikasjon for utskiftningstransfusjon ved hemolyse. Intravenøst immunglobulin er et godt alternativ til utskiftningstransfusjon ved blodgruppeimmunisering. 0.5-1 g/kg immunglobulin gis intravenøst over 2 timer, kan gjentas. Kombineres med intensiv fototerapi. Dersom barnet
er alvorlig sykt - vurder å senke grensen for behandling med 50 μmol/L). Anemi: Indikasjon for utskiftning hvis Hb i navlestrengsblodet er <11 g/dL, eller 11-13 g/dL og TSB stiger raskere enn 10 μmol/L/time. Under pågående, effektiv lysbehandling hos ellers friske terminbarn kan grensen for utskiftningstranfusjon heves 50 μmol/L, slik at øvre grense blir 450 μmol/L.
3 (grønn sone): █ █ Når høy TSB/TcB vedvarer, bør man vurdere mer uvanlige årsaker. Sjekk resultatene fra nyfødtscreeningen og se veilederen om «Gulsott hos nyfødte som varer >2 uker».
Øvrige fargede linjer: Indikasjon for lysbehandling i ulike fødselsvektklasser. Dersom barnet er alvorlig sykt (sepsis, acidose, asfyksi, hemolyse) - vurder å starte Lysbehandling ved 50 μmol/L lavere TSB. Hos premature kan man under pågående, effektiv lysbehandling legge indikasjonsgrensen for
utskiftningstransfusjon 50-100 μmol/L høyere enn de angitte grensene for fototerapi, avhengig av hvor sykt barnet ellers er. Hver enkelt pasient bør vurderes individuelt.
Effektiv fototerapi: Er belysning av størst mulig hudområde (liten bleie, ikke lue) med irradians >30 μW/cm2/nm. Utstyr for å måle irradians må finnes ved alle avdelinger. Reflekterende flater (hvitt laken innvendig i sengen og hvitt forheng rundt lyskassen) øker effekten (↑ “spektral styrke”). LED eller fluorescerende lamper kan senkes til 10-20 cm fra barnet for å maksimere effekten. Barnet
kan samtidig legges på lysmatte. “Dobbelt lys” kan kanskje øke effekten. Vending av det avkledde barnet har ingen effekt.
Væsketilførsel: Rutinemessig økning av væske (“lystillegg”) er ikke nødvendig. Friske nyfødte skal ha melk (evt morsmelkerstatning) som binder og transporterer ut bilirubinet. Justering av væsketilførselen bør skje i forhold til vanlige kliniske og klinisk-kjemiske parametre for væskebalanse.
Oppfølging/kontroller Effekten av fototerapi må følges med TSB-målinger. TcB kan ikke brukes under og inntil 24 timer etter avsluttet fototerapi. Ny kontroll av TSB etter 6 timer når man er på den stigende delen av kurven (første 3-4 levedøgn), evt. noe senere når man er på den flate delen av kurven (NB! varigheten av fototerapi bør være kortest mulig). Fototerapi kan seponeres når TSB > 20
μmol/L under lysgrensen på tidspunktet for prøvetakingen. Kontrollen av TSB etter seponering av lys kan avsluttes når 2 påfølgende verdier er fallende eller uendret, og minst 50 μmol/L under lysgrensen. Hvis et barn er behandlet eller har risikofaktorer (se nedenfor) skal foreldrene få skriftlig informasjon om gulsott, og både muntlig og skriftlig beskjed om å oppsøke føde- eller
nyfødtavdelingen umiddelbart hvis barnet virker gulere, blir slappere, har sitringer/kramper, eller hvis avføringen mister fargen. De må få oppgitt det telefonnummeret de skal ringe ved spørsmål. NB! Ansvaret for oppfølging av ikteriske nyfødte i de første 14 levedager tilhører barsel-/nyfødtavdelingen, ikke helsestasjonen.
Tidlig hjemreise Alle barn som skrives ut før 3 dagers alder vurderes med tanke på gulsott, eventuelt screenes med TcB eller TSB. Oppfølging skal organiseres for barn med følgende risikofaktorer: i) TSB eller TcB ved utskrivningstidspunktet <30 μmol/L under lysgrensen; ii) mor Rh-neg eller blodgruppe 0; iii) synlig gulsott i 1.levedøgn; iv) <37 ukers gestasjonsalder; v) familiehistorie for hemolytisk anemi og/eller behandling av neonatal ikterus; vi) kefalhematom, fraktur eller annen større blodutredning; vii) etnisk bakgrunn fra Øst-Asia. Foreldrene må få informasjon (se over). Foreldre som ringer og er bekymret for at et nyfødt barn har gulsott og samtidig er slapp eller spiser dårlig, skal få beskjed om å komme direkte til barsel-/nyfødtposten. Det skal ikke gis råd per telefon som fører til forsinkelser, og helsestasjonen skal ikke involveres i dette.
Akuttbehandling: Nyfødte som innlegges med uttalt gulsott (TcB eller visuell vurdering) skal straks legges i intensiv fototerapi uten å vente på resultatene av TSB. Dette er særlig viktig for barn med nevrologiske symptomer. Kommer barnet til en barselpost, skal barnelege straks tilkalles for å vurdere barnet. Intensiv Fototerapi bør fortsette inntil man evt begynner utskiftningstransfusjon, og kan gjerne fortsette under utskiftningen (lysmatte). Full nevrologisk normalisering er beskrevet ved akuttbehandling av nyfødte som hadde tegn på Kjerneikterus. Barnet bør få væske (morsmelk/morsmelkerstatning) fritt per os for å øke bindingssteder for bilirubin i tarmen og øke bilirubin-utskillingen.
Andre retningslinjer: Våre retningslinjer er trygge og forebygger kjerneikterus. Foreldre fra andre land kan ikke kreve at man følger retningslinjer fra disse landene, fordi dette innebærer økt risiko for feiltolkning.
Referanser: Bratlid D, Nakstad B, Hansen TWR. National guidelines for treatment of jaundice in the newborn. Acta
Paediatr 2011; 100; 499-505
Disse retningslinjene er skrevet av Dag Bratlid, Britt Nakstad og Thor Willy Ruud Hansen i samarbeid med
Interessegruppen i Nyfødtmedisin, Norsk Barnelegeforening.